コンテンツ
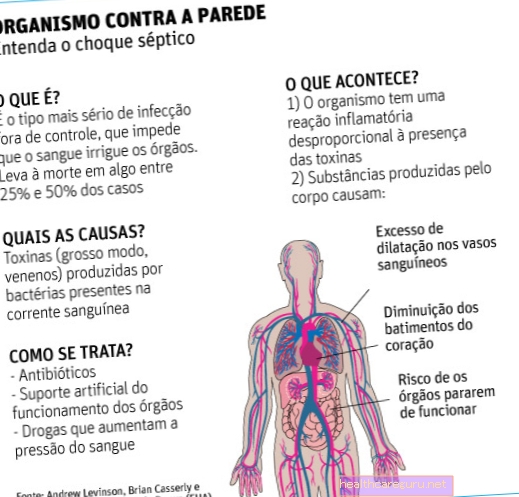
敗血症性ショックは、敗血症の重篤な合併症として定義されており、体液と抗生物質の補充による適切な治療を行っても、血圧が低く、乳酸塩レベルが2 mmol / Lを超え続けます。これらのパラメーターは、患者の進化、治療への反応、および他の手順を実行する必要性をチェックするために、病院で定期的に評価されます。
敗血症性ショックは課題と見なされます。なぜなら、患者が病気のこの段階に達すると、感染の焦点が大きくなり、微生物によって生成される有毒物質がより優勢になることに加えて、すでに衰弱しているからです。
血圧が下がるため、敗血症性ショックの人は血液循環がより困難になるのが一般的であり、脳、心臓、腎臓などの重要な器官に到達する酸素が少なくなります。これは、尿量の減少や精神状態の変化など、敗血症性ショックの他のより具体的な兆候や症状を引き起こします。
敗血症性ショックの治療は、集中治療室(ICU)で行われ、圧力と乳酸塩レベルの監視に加えて、薬物と抗生物質を使用して心機能と腎機能を調節し、感染の原因となる微生物を排除します。
主な症状
敗血症性ショックは敗血症の合併症と考えられているため、患者が示す兆候と症状は同じであり、熱が高く持続し、心拍数が増加します。さらに、敗血症性ショックの場合、以下を観察することも可能です:
- 非常に低い血圧、平均動脈圧(MAP)が65mmHg以下。
- 2.0ミリモル/ Lを超える濃度での循環乳酸塩濃度の増加;
- 循環する酸素の量を増やすための急速な呼吸;
- 通常または過度の低下を超える温度上昇。
- 心拍数の増加;
- 尿の生成が少ない;
- 意識の喪失または精神的な混乱;
敗血症性ショックの症状は、微生物が血流に到達してその毒素を放出するときに発生します。毒素は免疫系を刺激してサイトカインと炎症性メディエーターを生成および放出し、この感染と戦います。患者が治療に反応しない場合、または微生物の毒性が非常に高い場合、患者は重度の敗血症に発展し、その後敗血症性ショックに発展する可能性があります。
毒素の量が多いため、臓器に到達する酸素の量が変化し、臓器不全を引き起こし、人の命を危険にさらす可能性があります。
診断の確認方法
敗血症性ショックの診断は、その人の臨床検査と臨床検査に基づいて行われます。通常、血液検査は、血液細胞数(赤血球、白血球、血小板)が変化しているかどうか、腎臓機能に問題がある場合、血中の酸素濃度はどのくらいか、量に変化があるかどうかを確認するために行われます。血中に存在する電解質の。医師が注文する可能性のある他の検査は、ショックを引き起こす微生物の特定に関連しています。
敗血症の特徴的な徴候と症状に加えて、治療後も乳酸塩濃度の上昇と低血圧の持続が確認された場合、診断は敗血症性ショックの決定的なものです。
敗血症性ショックの原因
敗血症性ショックの発生は、人の免疫系に加えて、治療に対する微生物の耐性に関連しています。さらに、入院中の人と直接接触する医療機器である感染したプローブやカテーテルの存在も、微生物が血流に広がり、増殖し、毒素を放出しやすいため、敗血症性ショックに有利に働く可能性がありますその結果、生物の機能と組織への酸素の供給が損なわれます。
したがって、感染症は敗血症または敗血症性ショックを引き起こす可能性があり、主に以下によって引き起こされます:
- などの細菌Staphylococcus aureus、Streptococcus pneumoniae、Klebsiella pneumoniae、Escherichia coli、Pseudomonas aeruginosa、Streptococcus sp。、Neisseria meningitidis、とりわけ;
- とりわけ、インフルエンザH1N1、H5N1、黄熱病ウイルスまたはデングウイルスなどのウイルス。
- 主に属の菌類キャンディダ sp。
敗血症性ショックにつながる感染症は体のどこにでも現れる可能性があり、最も一般的なもののいくつかは、肺炎、尿路感染症、髄膜炎、エリシペラ、感染性細胞炎、外科的創傷の感染症またはカテーテルの汚染です。
最も危険にさらされているのは誰か
深刻な感染症に冒されて敗血症性ショックを発症する可能性が最も高いのは、微生物が抗生物質治療に対してより大きな耐性を獲得できる場所であるため、特にICUに入院している人々であり、プローブの導入があり、感染源となる可能性のあるカテーテルまたは検査、および何らかの疾患のために患者の免疫系が損なわれる可能性があるため。
さらに、真性糖尿病、心不全、骨髄形成不全、腎不全などの慢性疾患を患っているだけでなく、化学療法、コルチコステロイド、抗生物質、放射線療法などの免疫抑制薬を使用すると、敗血症や敗血症性ショックを起こしやすくなります。免疫系の作用を損なう可能性があります。
治療の仕方
敗血症性ショックの治療はICU(集中治療室)で行われなければならず、敗血症の原因物質を排除し、このようにして敗血症性ショックを解決することを目的としています。さらに、血液量を増加させ、その結果、組織への酸素の輸送を促進するための体液補充に加えて、血圧を調節するための血管作用薬の使用が示されている。
1.抗生物質の使用
敗血症性ショックが確認された場合、感染の焦点がまだわかっていなくても、強力な抗生物質を開始する必要があります。これは、感染の原因となる微生物をできるだけ早く排除し、体の免疫反応を低下させるためです。
処理は、同定された微生物に応じて抗菌剤(抗生物質)を使用して行われます。最良の抗生物質を特定するのに役立つテストについて学びます。
2.静脈の水分補給
敗血症性ショックでは、血液循環が著しく損なわれ、体の酸素化が困難になります。許容可能な血流を維持し、投薬への反応を改善するのを助ける方法として、静脈内の血清の高用量、1kgあたり約30mlが推奨されます。
3.血圧薬
静脈の水分補給だけでは解消されない血圧の低下のため、通常、平均血圧が少なくとも65 mmHgになるように、昇圧剤と呼ばれる血圧を上げる薬を使用する必要があります。
これらの薬のいくつかの例は、ノラドレナリン、バソプレシン、ドーパミン、アドレナリンです。これらは、さらなる合併症を避けるために厳密な臨床モニタリングで使用する必要がある薬です。別のオプションは、ドブタミンなどの心拍強度を高める薬を使用することです。
4.血液輸血
血流が不十分な兆候があり、ヘモグロビンが7mg / dl未満の貧血を患っている患者に必要な場合があります。血液輸血の主な兆候を確認してください。
5.コルチコステロイドの使用
ハイドロコルチゾンなどのコルチコステロイド薬は、炎症を軽減する方法として示されますが、難治性の敗血症性ショックの場合、つまり、水分補給と使用を行っても血圧を改善できない場合にのみ利点があります。薬。
6.血液透析
血液透析は常に適応とは限りませんが、過剰な電解質の急速な除去、血液中の酸性度、または腎臓の機能に障害がある場合の深刻な場合の解決策になる可能性があります。